La falta de oxígeno médico castiga a África y Latinoamérica

Países de África y América Latina sufren una crisis de suministro de oxígeno médico para los pacientes de coronavirus, después de que se ignorasen las advertencias al respecto al inicio de la pandemia. Los médicos dicen que la escasez ha provocado muertes innecesarias.
Instalar una planta de oxígeno hospitalaria toma unas 12 semanas, y hace falta menos tiempo aún para adaptar sistemas de manufactura de oxígeno para usos industriales. Pero en Brasil y Nigeria, así como en países menos poblados, no empezaron a tomarse decisiones para abordar la falta de suministro hasta el mes pasado, después de que los hospitales se vieran desbordados y murieran pacientes.

La falta de disponibilidad de oxígeno médico “es, creo, una de las cuestiones definitorias de equidad en salud en nuestros tiempos”, dijo Peter Piot, director de la Facultad de Higiene y Medicina Tropical de Londres, que dijo haber sobrevivido a una infección grave de coronavirus gracias al oxígeno recibido.
Los médicos en Nigeria vigilan con preocupación el tráfico mientras las entregas de oxígeno avanzan por las congestionadas calles de Lagos. Allí, y en otros países, los desesperados familiares de los pacientes acuden en ocasiones al mercado negro. Los gobiernos sólo toman medidas después de que los hospitales se hayan visto sobrepasados y los pacientes mueran por decenas.
En el estado brasileño de Amazonas se descubrió a traficantes revendiendo extintores de incendios pintados para que parecieran botellas de oxígeno médico. En Perú, la gente acampaba en largas filas para conseguir botellas para parientes enfermos.
Sólo después de que se atribuyeran a la falta de oxígeno cuatro muertes en un hospital egipcio en enero y otras seis en Pakistán el pasado diciembre tomaron medidas sus respectivos gobiernos.
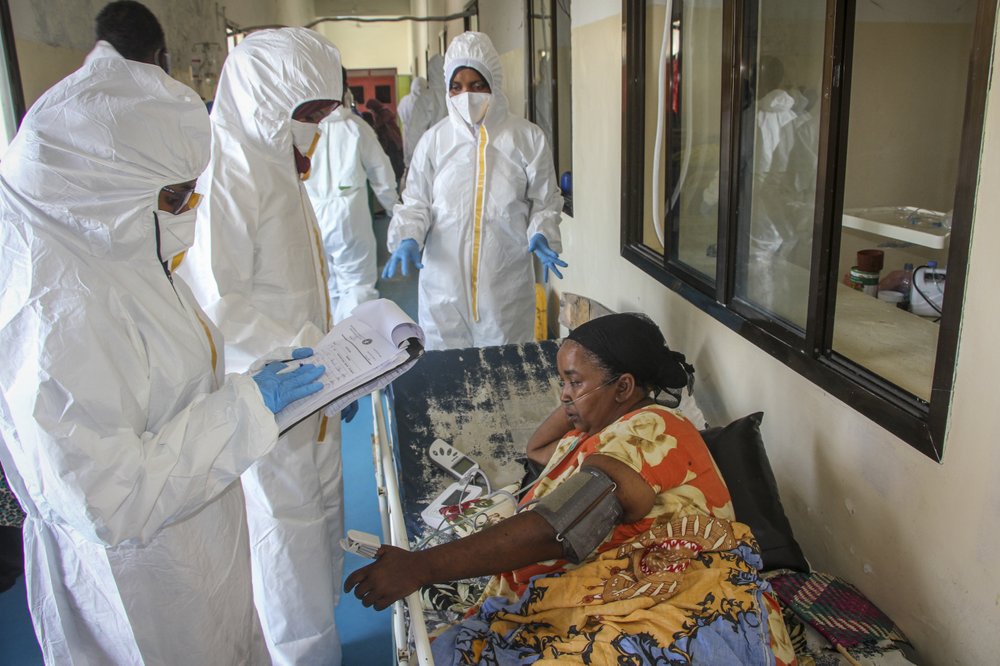
Hay una “enorme necesidad crítica” de oxígeno médico en el continente africano, donde viven 1.300 millones de personas, indicó John Nkengasong, director de los Centros Africanos de Control y Prevención de Enfermedades. Es un factor crucial para que los pacientes de COVID-19 sean más propensos a morir allí durante un repunte de casos, señaló.
Ya antes de la pandemia, los 2.600 concentradores de oxígeno y 69 plantas operativas de oxígeno en el África subsahariana cubrían menos de la mitad de la demanda, lo que provocaba muertes evitables, especialmente de neumonía, dijo el doctor John Adabie Appiah, de la Organización Mundial de la Salud.
El número de concentradores ha crecido a unos 6.000, la mayoría por donaciones internacionales, pero el oxígeno producido no es lo bastante puro para los enfermos graves. Ahora hay 119 plantas que pueden generar concentraciones más altas.
Nigeria tuvo “problemas para conseguir oxígeno para atender los casos” en enero, dijo Chikwe Ihekweazu, responsable de su Centro de Control de Enfermedades.
Un importante hospital en Lagos, una ciudad de 14,3 millones de personas, vio el número de casos multiplicarse por cinco en enero, con 75 trabajadores médicos contagiados en las primeras semanas de 2021. Sólo entonces, el presidente, Mohammadu Buhari, liberó 17 millones de dólares para habilitar 38 plantas de oxígeno nuevas y otros 670.000 dólares para reparar plantas en cinco hospitales.
Algunos proveedores de oxígeno han disparado los precios, según un médico del Hospital Docente de Lagos, que habló bajo condición de anonimato porque no estaba autorizado a hablar con periodistas. Eso ha multiplicado por 10 el coste de cada botella, a 260 dólares, más de la mitad del salario mensual medio. Un paciente grave podría necesitar hasta cuatro botellas al día.

A veces no basta con tener dinero e influencia.
Femi Odekunle, un académico nigeriano y aliado cercano del presidente, estuvo casi 12 días sin un suministro adecuado de oxígeno en el Hospital de la Universidad de Abuja hasta que intervinieron dos gobernadores estatales y miembros del Ministerio de Salud. Murió de todos modos, y sus amigos y familiares culpaban a la falta de oxígeno, según el diario online Premium Times. El hospital atribuyó su muerte a una infección grave.
En Malawi, el presidente prometió financiar equipos de protección para el personal médico y la compra inmediata de 1.000 botellas de oxígeno, añadiendo que él pilotaría el avión para traerlas si era necesario.
La nueva planta de oxígeno de un hospital en Kampala, la capital de Uganda, tiene defectos que se han atribuido a la corrupción, según un reporte en noviembre del periódico Daily Monitor. Los trabajadores tuvieron que utilizar botellas oxidadas a las que se atribuyeron al menos dos muertes de pacientes.
“Mientras los responsables sanitarios disfrutaban del oxígeno de la propaganda positiva, los pacientes morían literalmente asfixiados”, dijo el periódico. “Parece que detrás de las demoras y de los problemas de financiamiento, se estaban tomando atajos”.
Leith Greenslade, coordinadora de la Every Breath Counts Coalition, que defiende aumentar el acceso al oxígeno médico, señaló que los problemas de desabastecimiento eran evidentes la primavera pasada.
“Se ha hecho muy poco. Ahora tienes una segunda ola, no sólo en África, sino en Latinoamérica y Asia, y el desabastecimiento de oxígeno está alcanzando niveles de crisis”, dijo.
El Banco Mundial ha reservado 50.000 millones sólo para los países más pobres del mundo, pero apenas se han comprometido 30.800 millones de dólares, incluidos 80 millones de dólares para mejoras asociadas al oxígeno médico en solicitudes de Afganistán, Bangladesh, Benin, República Centroafricana, Chad, República Democrática del Congo, Gambia, Ghana, Granada, Kenia, Mali, Ruanda, Sierra Leona y Tayikistán. Eso deja casi 20.000 millones de dólares disponibles hasta la fecha límite de junio de 2021 para gastarlas, indicó el Banco Mundial.
“Ponemos dinero disponible para los países, pero son los países, los gobiernos, los que tienen que tomar una decisión sobre cuánto gastan y en qué lo gastan”, dijo el doctor Mickey Chopra, que ayuda con la logística de la respuesta médica global del Banco Mundial.
Muchos países ven el suministro de oxígeno como un producto principalmente industrial para sectores más lucrativos como la minería, no de salud, y no ha sido una prioridad para muchos donantes internacionales. Las plantas de manufactura de oxígeno requieren técnicos, buena infraestructura y electricidad, tres cosas que escasean en los países en desarrollo.
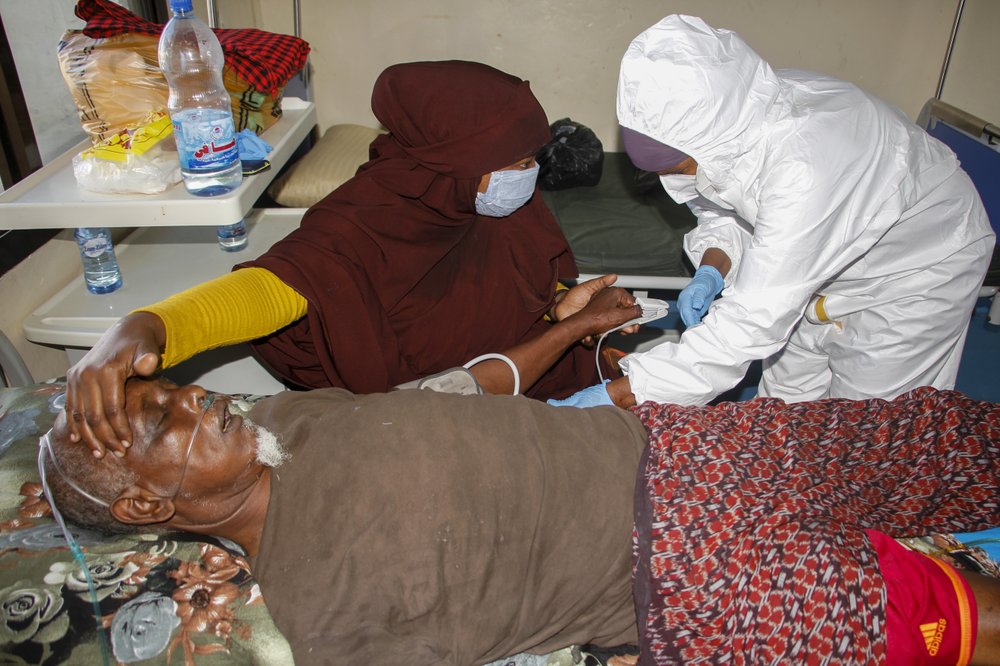
El principal proveedor de oxígeno médico en el estado brasileño de Amazonas, White Martins, operaba a media capacidad antes de la pandemia. Los primeros contagios golpearon la aislada ciudad de Manaos en marzo y provocaron tantas muertas que se ganó terreno a la selva para un nuevo cementerio.

Los médicos en Manaos se vieron obligados el mes pasado a elegir qué pacientes podían tratar con oxígeno ante la falta de suministro.
La Corte Suprema de Brasil comenzó una investigación sobre la gestión de la crisis después de que White Martins dijera que un “aumento inesperado en la demanda” había provocado desabastecimiento.
“Hubo una falta de planificación por parte del gobierno”, dijo Newton de Oliveira, presidente de Indústria Brasileira de Gases, un importante proveedor de oxígeno.
Sólo después de que las muertes llegaran a 50 diarias, el gobierno dijo que construiría 73 plantas de oxígeno en el estado. En cuestión de un mes, había 26 en marcha.
El desabastecimiento sigue siendo grave en Perú, donde Dani Luz Llamocca esperó cinco días ante un centro de distribución en Lima. A su padre, explicó, le quedaba menos de media botella de oxígeno. Estaba dispuesta a esperar todo lo que fuera necesario. “Si no, mi padre morirá”, dijo Llamocca.
Appiah, de la OMS, dijo que los países con industria minera podrían adaptar sus sistemas con pocos cambios para producir oxígeno de grado medio.
El organismo nacional de comercio de los proveedores de gas en India sugirió eso mismo en abril de 2020, cuando la tasa de contagios era relativamente baja. Se adaptaron tanques de almacenaje industrial en hospital, indicó Surendra Singh, gestor de la división india de la multinacional Linde Corporation.
“No es ciencia espacial”, dijo Saket Tiku, presidente de la All India Industrial Gases Manufacturers Association. “Esa decisión salvó miles de vidas”.
AP




